Лечебное питание при панкреатите. Что такое панкреатит
- Лечебное питание при панкреатите. Что такое панкреатит
- Что пить натощак при панкреатите. Специальная диета
- Меню при панкреатите, чтобы набрать вес. Как набрать вес при панкреатите
- Семидневное меню при панкреатите. Лечебное питание при панкреатите
- Диета при панкреатите меню на каждый день. Зачем соблюдать диету
- Диета при панкреатите стол номе. Гастроэнтерологическая диета. Стол №5П
- Лекарства при панкреатите холецистите. Лечение хронического холецистита
- Диета при панкреатите, рецепты блюд. Диета при обострении панкреатита
- Диета при панкреатите таблица. Правила диеты
Лечебное питание при панкреатите. Что такое панкреатит
Панкреатит — это заболевание, которое развивается из-за воспаления поджелудочной железы. По различным причинам пищеварительные ферменты не выбрасываются в двенадцатиперстную кишку и активизируются в железе. В итоге происходит повреждение внутренних тканей органа, или, проще говоря, самопереваривание.
Различают два типа панкреатита — острый и хронический. В первом случае воспаление возникает внезапно или в течение нескольких дней. Для острого панкреатита характерны:
- чувство тошноты или рвота;
- высокая температура (выше 38 градусов);
- сильная боль в животе;
- диарея.
К наиболее частыми причинами острого панкреатита в медицине относят желчнокаменную болезнь и злоупотребление алкоголем.
Поджелудочная железа отвечает за производство пищеварительных ферментов и гормонов, в том числе, инсулина
Хронический панкреатит развивается в течение многих лет из-за регулярного воспаления. В этом случае повреждения органа, как правило, уже необратимы. На хроническое воспаление поджелудочной указывают такие симптомы:
- боль в животе (от легкой до сильной);
- снижение веса;
- тошнота и рвота;
- диарея;
- пожелтение кожи и глаз;
- периодические обострения воспаления;
- снижение выработки инсулина и ферментов.
К хроническому панкреатиту чаще всего приводят не только длительное злоупотребление алкоголем или курение, но и аутоиммунные и генетические факторы (например, муковисцидоз).
При легких формах заболевания лечение может ограничиться специальной диетой и ферментной поддержкой. В тяжелых случаях медики прибегают к стероидной терапии или оперативному вмешательству, вплоть до полного удаления поджелудочной.
Что пить натощак при панкреатите. Специальная диета
Диета для печени и поджелудочной железы — стол №5
Лечебной диетой №5 пользуются люди, имеющие проблемы с печенью и желчным пузырем. При болезнях поджелудочной железы можно употреблять эти же диетические блюда. Принципы диеты в уменьшении углеводов и жиров и в разнообразии стола белковыми блюдами. Приветствуется дробное питание, при котором органы пищеварения не испытывают чрезмерной нагрузки.
Запрещенные продукты
- Из напитков: алкоголь, квас, какао, крепкий чай, кофе и газировка.
- Блюда фастфуда .
- Острые блюда, жирные продукты, чипсы .
- Крепкие бульоны и жирное мясо.
- Консервированные продукты, копчености и сало.
- Сладости: конфеты, торты, пирожные, выпечка.
- Репа, редька, щавель, редис.
Пациентам, имеющим в анамнезе гепатит и холецистит можно посоветовать диету №5а. Она напоминает 5 диету, но подразумевает более строгие ограничения к употреблению жиров и углеводов (их количество уменьшается на 50-100 гр). Проявления острого панкреатита смягчит диета №5п. Она не разрешает употребление варенья, меда, винограда, яиц и арбузов.
Конечно, болеть неприятно. Особенно страдают больные, имеющие проблемы с печень и поджелудочной железой: многие любимые продукты приходится есть в ограниченном количестве или отказаться от них вовсе. Но при грамотном подходе даже диетическое меню может быть аппетитным и разнообразным. В этом можно убедиться, если ознакомиться с диетическим 3-дневным меню.
1 день
- Завтрак: Гречневая каша, творог с фруктами, некрепкий чай.
- Второй завтрак: Фрукт (яблоко).
- Обед: Суп, вермишель и отварное нежирное мясо, кисель.
- Полдник: Чай и печенье.
- Ужин: пюре картофельное, рыба (отварная), кефир.
2 день
- Завтрак: Макароны, мясо отварное, чай.
- 2-й завтрак: творог (разрешается разнообразить вкус изюмом).
- Обед: Суп, голубцы, кисель.
- Полдник: Фрукт (банан).
- Ужин: молочная каша (рис), кефир.
3 день
- 1 завтрак: Овсяная каша, рыба вареная. Чай.
- 2 завтрак: Разрешается запеканка.
- Обед: Суп, мясо вареное, овощи тушеные, компот.
- Полдник: Чай (из сладостей допускается употребление мармелада).
- Ужин: Сыр неострых сортов, отварные макароны, кефир.
Меню при панкреатите, чтобы набрать вес. Как набрать вес при панкреатите
На чтение 4 мин
Панкреатит – воспаление поджелудочной железы, часто возникающее из-за неправильного питания, особенно злоупотребления жирной пищей и алкоголем. Один из основных симптомов заболевания – резкая потеря килограмм. Зная, как набрать вес при панкреатите, можно стабилизировать свое состояние, остановив развитие болезни.
Причины потери веса
Из-за воспалительного процесса, начавшегося в поджелудочной железе, не вырабатывается достаточное количество жизненно необходимых ферментов. Пища, поступившая в организм больного, расщепляется под действием этих веществ, но так как их недостаточно, она не расщепляется на привычные белки, жиры, углеводы.
Организм, страдая от недостатка питательных веществ, начинает бороться своими силами. Чтобы пищеварительная система функционировала без сбоя, он начинает расходовать собственные запасы: жиры, гликоген печени, мышцы. В результате уменьшается количество подкожного жира, затем истощаются мышцы, что приводит к резкому похудению.
Такое похудение нельзя назвать здоровым. Некоторые радуются, что избавились от лишних килограмм, не подозревая о заболевании. Врачи советуют сразу обращаться к ним при резкой потере веса без оснований.
Диетотерапия
Чтобы нормализовать вес, остановив воспалительный процесс при панкреатите, рекомендуется соблюдать такие принципы питания:
- кушать небольшими порциями не реже 5–6 раз в день;
- из термической обработки продуктов допускается только варить, запекать, готовить на пару;
- отказаться от слишком горячей, холодной еды;
- тщательно пережевывать пищу;
- стараться кушать в одинаковое время;
- не пить чай, другие напитки во время еды или сразу после (не раньше чем через полчаса);
- пить воду лучше минеральную – Боржоми, Ессентуки;
- максимально возможно уменьшить количество соли;
- отказаться от жирной, острой, копченой пищи.
Категорически запрещены:
- жирное мясо, рыба;
- животные жиры;
- сдоба, мучное;
- бобовые;
- сырые овощи, фрукты (разрешено их запекать), грибы;
- алкоголь, кофе, газировка.
 Продукты, которых не должно быть в рационе при панкреатите
Продукты, которых не должно быть в рационе при панкреатите 
Цель – набор веса
Соблюдая принципы питания, приведенные выше, можно быстро приостановить воспалительный процесс. Тогда массу тела можно начинать увеличивать, уменьшаться из-за болезни она точно не будет.
Лучше всего обратиться к диетологу, который поможет грамотно составить рацион. Он рассчитает необходимое количество ежедневно употребляемых белков, жиров, углеводов. Тогда при приготовлении блюд на день необходимо учитывать его рекомендации, продолжая соблюдать диету. Для набора веса обязательно назначаются витаминные комплексы, а также овощи, фрукты, которые, согласно диете, допустимо кушать в запеченном виде.
Какая диета при панкреатите и гастрите
Основу питания для набора веса составляют белки. Они содержатся в мясе, однако, согласно диете, допустимы лишь нежирные виды. Также получать их можно из яиц, молочных продуктов, шпината. Иногда диетологи назначают употребление протеиновых коктейлей, в которых содержится много белка.
Некоторые, стремясь набрать вес, переедают. В результате снова сталкиваются с обострением панкреатита из-за чрезмерной нагрузки на поджелудочную, поэтому кушать большими порциями, чаще 6–7 раз в день, запрещено.
Лекарственная помощь
Чтобы быстрее остановить воспаление поджелудочной, одного соблюдения диеты мало. После прохождения обследования и подтверждения диагноза назначается применение лекарственных средств. Благодаря им, процесс набора веса начинается быстрее.
Медикаменты назначаются из нескольких групп:
- для устранения болевого синдрома – Но-шпа, Папаверин, Атропин;
- для подавления функции поджелудочной – Омепразол, Контрикал;
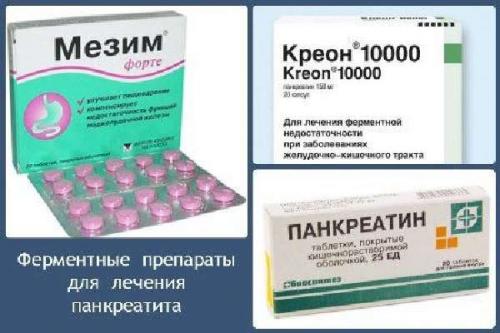
- для восполнения дефицита ферментов – Фестал, Мезим, Креон, Панкреатин;
- для остановки острого воспалительного процесса – антибиотики, чаще Ампициллин, его аналоги.
При назначении медикаментов учитывается не только степень развития панкреатита, но и наличие сопутствующих заболеваний пищеварительной системы. Учитывая причины воспаления поджелудочной железы, часто с ним диагностируют гастрит, язву, холецистит, болезни почек. Тогда требуется особенно жесткая диета и набор веса под строгим наблюдением врача.
Для набора веса при панкреатите требуется остановить воспалительный процесс приемом лекарственных средств, назначенных врачом, соблюдением диеты, рекомендаций по приему пищи. Новых принципов питания необходимо придерживаться всю жизнь, даже после достижения желаемого веса. Включение в рацион запрещенных продуктов противопоказано.
Семидневное меню при панкреатите. Лечебное питание при панкреатите
Статью проверил кандидат медицинских наук, доцент
Виноградов Дмитрий Леонидович

Если поставлен диагноз панкреатит, то придется привыкать к . Нарушения чреваты обострениями заболевания, а это не только очень болезненно, но и опасно. Если больной выполняет диетические рекомендации, то обострения могут практически не беспокоить. Строгая лечебная диета — одно из главных средств лечения панкреатита, включая самые .
Принципы лечебного питания при панкреатите
Задача диеты — обеспечить поджелудочной железе отдых и щадящий режим. В этом важном органе вырабатываются пищеварительные ферменты, участвующие в расщеплении жиров и углеводов, а также гормоны, включая инсулин, регулирующий усвоение .
Поджелудочная железа , когда в рационе сокращается количество углеводов и жиров, а также сырых овощей и фруктов. А вот долю животных белков можно увеличить.
Существует два вида диеты: для и на период обострения заболевания. Строгая диета предполагает 1–3 суток полного покоя: больному предписывается строгий постельный режим и голод. Разрешается только питье: слабый чай без сахара, отвар шиповника и минеральная негазированная вода комнатной температуры. После улучшения состояния и стихания болей можно начинать осторожно включать в меню жидкую пищу.
Лечебная диета при обострении
После голодания можно переходить на питание жидкими, протертыми блюдами: кашами, пюре, суфле. Пищу готовят на пару или отваривают без соли и специй. Питание дробное, небольшими порциями 5–6 раз в день.
Можно:
- вареное или приготовленное на пару нежирное мясо в измельченном виде;
- протертые молочные жидкие каши, кисели и слизистые супы.
Когда состояние улучшится, можно включать в рацион яичный белок, белковые омлеты, не протертые каши. Из мяса и овощей готовят паровые котлетки и тефтельки, но без соуса, соли и пряностей.
Категорически запрещено:
- жирные сорта мяса и рыбы, сало;
- мясные и рыбные бульоны;
- пряности и специи;
- икра;
- ржаной хлеб;
- свежая сдобная выпечка, пирожные;
- консервы;
- грибы;
- сахар и сладости;
- свежая кочанная капуста, сырые фрукты и овощи;
- все жареное, копченое, соленое и острое;
- алкоголь любой крепости;
- крепкий чай, какао, кофе;
- газированные напитки.
Диета при хроническом панкреатите
Собственно, все, что перечислено выше, лучше навсегда исключить из своего меню. На первый взгляд, список выглядит пугающе и нагоняет тоску — все вкусное попадает под запрет. На самом деле все не так страшно. Список разрешенных продуктов очень велик, и позволяет питаться вкусно и сбалансированно. Нужно лишь отказаться от вредного жареного и копченого — но такие продукты и здоровому человеку не полезны. Придется сократить количество сладостей, специй и соли, но к этому несложно привыкнуть. Пищу можно варить, тушить, запекать, готовить на пару.
Рекомендованные продукты:
- нежирное мясо птицы: курица, индейка;
- нежирная телятина, крольчатина;
- рыба: хек, треска, щука, судак, ледяная;
- крупы: овсяная, гречневая, рис, манная;
- макаронные изделия;
- нежирные молочные продукты, неострые мягкие сыры;
- овощи: морковь, свекла, картофель, кабачки, тыква, брокколи, цветная капуста в вареном, тушеном, запеченном виде;
- сладкие яблоки, в протертом виде или запеченные, клубника, черника, малина;
- подсушенный пшеничный хлеб, несладкое печенье;
- фруктовые морсы и компоты, желе и муссы;
- яйца всмятку или в виде нежного омлета;
- свежие соки из фруктов и овощей, если больной их хорошо переносит.
Растительное и сливочное масло следует добавлять при приготовлении пищи. Из сладостей можно иногда позволить себе немного хорошего зефира или пастилы.
Примерное меню на сутки
Диета при обострении (протертая)
1 завтрак: протертая гречневая каша на воде с приготовленной на пару куриной котлеткой, несладкий чай с молоком. 2 завтрак: обезжиренный творог, молочный кисель. Обед: протертый из картофеля, моркови, кабачков; картофельное пюре с паровым суфле из мяса птицы; яблочный компот. Полдник: пшеничные сухарики, стакан отвара шиповника. Ужин: паровой омлет из белков, молочная манная каша, чай. Перед сном — немного теплой минеральной воды без газа.
диета при хроническом панкреатите
1 завтрак: отварная куриная грудка с гречневой кашей, свекольный салат, чай без сахара; 2 завтрак: курага, чернослив, несладкое печенье, чай с молоком. обед: салат из запеченных овощей, суп из овощей и крупы, отварная говядина с картофелем, сладкое яблоко. полдник: обезжиренный творог, компот из сухофруктов. ужин: рыба на пару, лапша, некрепкий чай. перед сном: чай с молоком, пшеничный сухарик.Диета при панкреатите меню на каждый день. Зачем соблюдать диету
Лечение и питание при панкреатите – взаимосвязанные понятия. Правильно составленный повседневный рацион позволяет решать ряд важных задач:
- Исключение избыточной нагрузки на воспаленную поджелудочную железу, что обеспечивается дробным питанием и исключением тяжелых для переваривания блюд. При панкреатите это является первостепенной задачей.
- Обеспечение полноценного переваривания базовых нутриентов. Гармонично составленное меню при панкреатите обеспечивает поступление необходимого количества питательных веществ, а адекватное количество потребляемой пищи и сбалансированность блюд способствуют достаточному их перевариванию под действием ферментов поджелудочной железы.
- Предотвращение повторного обострения, ведь рецидив при этом заболевании в подавляющем большинстве случаев связан с погрешностями в питании. Поэтому при хроническом панкреатите диеты желательно придерживаться постоянно.
- Снижение риска развития сахарного диабета. Дело в том, что поджелудочная железа относится не только к пищеварительной системе, но и является эндокринным (гормонально активным) органом. Ее ткани содержат особые образования – островки Лангерганса. В них вырабатывается гормон инсулин, при его недостаточной продукции у человека формируется сахарный диабет. Хроническое или часто повторяющееся воспаление чревато постепенной гибелью функционально активных клеток, в том числе островков Лангерганса. Именно поэтому панкреатит рассматривают как один из основных факторов риска развития сахарного диабета, а погрешности в питании – как важный предрасполагающий фактор.
Диета при панкреатите стол номе. Гастроэнтерологическая диета. Стол №5П

Особенности диеты №5П:
Это диета с повышенным содержанием белка, уменьшением жиров и углеводов, в частности сахара, с резким ограничением экстрактивных веществ, пуринов, тугоплавких жиров, холестерина, эфирных масел, грубой клетчатки. Увеличено количество витаминов. Блюда готовят в основном в протертом и измельченном виде, в воде или на пару, запекают. Исключены жареные, очень холодные и горячие блюда. Режим питания: 5-6 раз в день.
Химический состав диеты: белки - 100-120 г (60-65 % животные), жиры - 70-80 г (15-20 % растительные), углеводы - 300-350 г (30-40 г сахара), поваренная соль - 10 г, свободная жидкость - 1,5 л. Энергоценность диеты - 2500-2600 ккал.
Рекомендуемые и исключаемые продукты и блюда диеты.
Хлеб и мучные изделия. Пшеничный хлеб из муки 1-го и 2-го сорта, подсушенный или вчерашний, в виде сухарей. Несладкое сухое печенье.
Исключают из диеты: ржаной и свежий хлеб, изделия из слоеного и сдобного теста.
Супы. Вегетарианские протертые с картофелем, морковью, кабачками, тыквой; с манной, овсяной, гречневой крупой, рисом, вермишелью. Добавляют 5 г сливочного масла или 10 г сметаны.
Исключают из диеты: супы на мясном, рыбном бульоне, отваре грибов и овощей, с пшеном, молочные супы, борщ, щи, холодные (окрошка, свекольник).
Мясо и птица. Нежирных сортов говядина, телятина, кролик, курица, индейка. Мясо освобождают от фасций, сухожилий, жира; птицу - от кожи. В отварном или паровом виде, протертое и рубленное (котлеты, кнели, пюре, суфле, бефстроганов и др). Нежирные цыплята, кролик, телятина - куском, отварные.
Исключают из диеты: жирные сорта, утку, гуся; жареное и тушеное, копчености, колбасы, консервы, печень, мозги, почки.
Рыба. Нежирная в отварном виде, куском и рубленная. Заливная после отваривания.
Исключают из диеты: жирные виды, жареную и тушеную, копченую, соленую рыбу, консервы, икру.
Молочные продукты. Преимущественно пониженной жирности. Свежий некислый творог 9% жирности и нежирный, кальцинированный в натуральном виде, паста, паровые и запеченные пудинги. Молоко - при переносимости. Кисломолочные напитки. Сметана и сливки в блюда. Сыр нежирный и не острый.
Исключают из диеты: молочные продукты повышенной жирности и с включением сахара.
Яйца. Белковые омлеты из 2 яиц, желтки - ограниченно (до 1/2 в день) в блюда.
Исключают из диеты: блюда из цельных яиц, особенно в крутую, жареные.
Крупы. Протертые и полувязкие каши из овсяной, гречневой, манной крупы, риса, сваренные на воде или пополам с молоком. Крупяные суфле, пудинги с творогом, запеканки. Отварные макаронные изделия.
Исключают из диеты: бобовые, рассыпчатые каши, ограничивают перловую, ячневую, кукурузную крупу, пшено.
Овощи. Отварные и запеченные в протертом виде. Картофель, морковь, цветная капуста, свекла, кабачки, тыква, зеленый горошек.
Исключают из диеты: белокочанную капусту, баклажаны, редьку, репу, редис, лук, чеснок, щавель, шпинат, перец сладкий, грибы.
Закуски. Исключают.
Плоды, сладкие блюда и сладости. Спелые, мягкие, некислые фрукты и ягоды протертые сырые; запеченные яблоки; протертые компоты из свежих и сухих фруктов, желе, муссы с заменителями сахара или полусладкие на сахаре.
Исключают из диеты: сырые не протертые фрукты и ягоды, виноград, финики, инжир, бананы, кондитерские изделия, шоколад, варенье, мороженное.
Соусы и пряности. Молочные; фруктово-ягодные полусладкие подливки; на некрепком овощном отваре. Муку не пассеруют.
Исключают из диеты: соусы на мясном, рыбном, грибном бульонах, томатный, все пряности.
Напитки. Слабый чай с лимоном, полусладкий с молоком. Отвар шиповника. Фруктово-ягодные соки без сахара, разбавленные водой - по переносимости.
Исключают из диеты: кофе, какао, газированные и холодные напитки, виноградный сок.
Жиры. Сливочное масло (30 г), рафинированные растительные масла - (10-15 г) - в блюда.
Исключают из диеты: другие жиры.
Лекарства при панкреатите холецистите. Лечение хронического холецистита
Лечение хронического холецистита может быть как консервативным, так и хирургическим.
В связи с тем, что 85-95% больных хроническим холециститом имеют калькулёзную (каменную форму) заболевания, с чем и связано развитие грозных осложнений, удаление желчного пузыря является единственно возможным и самым эффективным способом профилактики последних.
Операция при холецистите
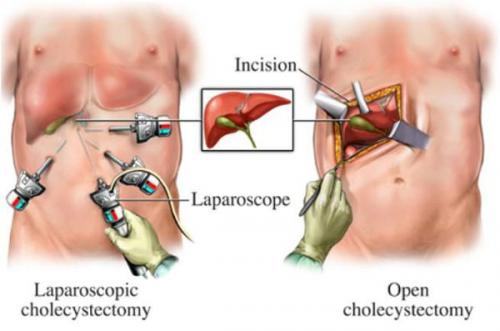
Оперативное лечение хронического холецистита (холецистэктомия) является плановой операцией, а в случае тяжёлого обострения — экстренной или даже операцией "по жизненным показаниям". В зависимости от тяжести течения заболевания, её длительности, количества рецидивов, их интенсивности и состояния пациента удаление желчного пузыря может осуществляться несколькими методиками:
- классическая холецистэтомия (через разрез передней брюшной стенки длиной около 15 см в правом подреберье);
- мини-холецистэктомия (разрез в правом подреберье длиной 4-6 см);
- лапароскопическая холецистэктомия (с использованием лапароскопического инструментария, т.е. через "проколы" — четыре разреза размером по 5-10 мм);
- мини-лапароскопическая холецистэктомия (три прокола размером по 3-5 мм) — используется в редких случаях при крайней необходимости достижения максимального косметического эффекта.
Реабилитация после холецистэктомии
После удаления желчного пузыря пациенту необходимо регулярно посещать врача в течение следующих трёх месяцев, на 3–6–12 месяц нужно сдавать анализы крови и проходить УЗИ органов брюшной полости. Также следует принимать желчегонные препараты, питаться небольшими порциями 3–5 раз в сутки и исключить жирную пищу. Если не перестроить питание, агрессивная желчь, которая течёт в кишечник, повышает риски рака прямой кишки .
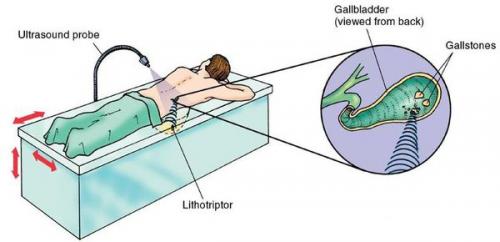
Ультразвуковая литотрипсия
При противопоказаниях к операции или при нежелании пациента оперироваться можно воспользоваться нехирургическим методом дробления камней — ультразвуковой литотрипсией. Однако измельчение и выведение камней не является излечением, и в 95-100% случаев конкременты формируются повторно через некоторое время.
Медикаментозная терапия
В период обострения применяются обезболивающие (нестрероидные противовоспалительные средства — НПВС) и спазмолитические препараты для снятия спазма мускулатуры желчного пузыря и его протоков.
Профилактику инфицирования и санацию очага проводят антибиотикотерапией (цефалоспорины). Дезинтоксикацию осуществляется при помощи растворов глюкозы и хлорида натрия. Также необходимо лечение диспепсического синдрома: обычно для этого используются ферментные препараты.
Диета
Когда заболевание находится в стадии ремиссии, необходимо строгое соблюдать диету: отказаться от острой, жирной и жаренной пищи.
Физиотерапия и народные методы лечения
Пациенты, страдающие хроническим бескаменным холециститом, лечатся у гастроэнтеролога. Возможно проведение физиотерапии (электрофорез, грязелечение, рефлексотерапия, пребывание на бальнеологических курортах) и фитотерапии (приём отваров тысячелистника, пижмы, крушины).
Лечебная гимнастика при холецистите
Убедительных доказательств о пользе специальной гимнастики при лечении или для профилактики холецистита не существует. Более того, использование лечебной гимнастики может быть опасным. Чаще заболевание встречается в виде хронического калькулёзного холецистита, физическая нагрузка в таком случае может привести к осложнениям, таким как механическая желтуха. Пациенту вполне достаточно снизить вес и заниматься обычной лечебной физкультурой.
Диета при панкреатите, рецепты блюд. Диета при обострении панкреатита
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках (, и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Даже у вполне здорового человека может развиться панкреатит – к примеру, после инфекционной болезни, отравления или из-за нарушений работы печени. Заболевание может протекать с периодическими обострениями и стадиями ремиссии. Сегодня мы поговорим о том, какой должна быть диета при обострении панкреатита.
Панкреатит – это очень распространенное заболевание, которое часто является следствием неправильного питания, переедания, чрезмерного употребления спиртных напитков.
, , , , , ,
Автор статьи
Член команды сайта “Похудеть просто.” Автор и редактор статей. Образование высшее. Профессиональная переподготовка – “Международная академия экпертизы и оценки” г. Саратов.
При развитии панкреатита диета назначается минимум на 1 год. За этот промежуток времени пациент предоставляет возможность своей пищеварительной системе восстановиться и настроиться на нормальную работу.
Что же касается непосредственно острого периода заболевания, то в начальные двое-трое суток обострения употребление пищи полностью запрещается. В остром периоде чрезвычайно важно создать максимальный покой для системы пищеварения, и, в частности, для поджелудочной железы. Это время следует использовать для стабилизации расстройства обменных процессов, для нормализации выработки ферментов для пищеварения.
Повторимся, что принимать пищу в первые дни нельзя. Если пациенту хочется пить, можно утолить жажду небольшим количеством щелочной негазированной воды: Боржоми, Поляна квасова, Лужанская и пр. Щелочная вода способна подавлять секрецию желудочного сока, что позволит поджелудочной железе отдохнуть.
В последующие дни, в зависимости от состояния больного, пить разрешается все больше, постепенно переходя к жидкой и полужидкой щадящей пище.
, , , , , ,
Диета при обострении хронического панкреатита
При обострении хронического панкреатита назначают, как правило, углеводно-белковую диету. Жиры в рационе следует ограничить: они представляют большую нагрузку для поджелудочной железы и желчного пузыря. Разрешается лишь небольшое количество растительного масла.
Благодаря белковой пище происходит восстановление поврежденных тканей поджелудочной железы. Углеводы не запрещены, однако, если есть подозрения на развитие сахарного диабета, то легкоусвояемые углеводы не рекомендуют (простые сахара, джем, сладости).
Большое значение в восстановлении пищеварительной системы и укреплении иммунитета имеют витамины: витамин A, C, биофлавоноиды и группа B.
Суточное употребление соли следует резко ограничить (для снятия отечности воспаленной железы), по крайней мере, на 2-3 недели.
Необходимо наладить поступление в организм кальция, который способен укрепить сосудистые стенки и снизить их проницаемость.
При обострении хронического панкреатита следует перейти на жидкую и протертую пищу, которая подается в теплом виде, без соли, специй и приправ. На первых порах разрешены протертые супы, некислый кефир, жидкие крупяные каши на воде (овсянка, рис, манка), овощные пюре, взбитый нежирный творог, слабый чай без сахара.
Со временем меню расширяется: добавляются яичные белки, желе, нежирные мясные и рыбные блюда на пару, белый подсушенный хлеб.
Питаться необходимо дробным способом, чтобы не допускать переедания. Оптимально принимать пищу до 6 раз в день.
Запрещены обжаренные продукты, копченые, соленые, маринованные, консервированные блюда, а также жирное мясо и сало, жирная сметана, алкоголь, сдоба.
, , , ,
Диета после обострения панкреатита
После исчезновения признаков острого панкреатита и восстановления функции поджелудочной железы диету прекращать ни в коем случае нельзя.
Диета после обострения панкреатита назначается, в первую очередь, для того, чтобы избежать повторного развития заболевания.
Пищу готовят в пароварке, отваривают или запекают в духовом шкафу с малым количеством жира.
Диета при панкреатите таблица. Правила диеты
Задача диеты при панкреатите заключается в механическом, химическом и термическом щажении желудочно-кишечного тракта. То есть, посредством соблюдения лечебного стола при воспалении поджелудочной железы достигается ее нормальное функционирование, защита желудка и кишечника от агрессивных продуктов питания, снижение активизации желчного пузыря и предупреждение заболеваний печени.
Лечебный стол при панкреатите в классификации по Певзнеру – это стол №5п. Стол №5п несколько отличается от стола №5, который назначается при заболеваниях печени, но также имеет ряд схожих ограничений в питании. По современным нормам диета при обострении панкреатита - это вариант стандартной диеты с нормальным (в стадии обострения) и повышенным (в стадии ремиссии) содержанием белков, жиров и углеводов, с ограничением химических и механических раздражителей ЖКТ.
Общие принципы диеты при панкреатите
При панкреатитах диета делится на два варианта - питание при обострении и питание в стадии ремиссии. Для обоих вариантов правила питания идентичны.
Механическая обработка пищи .
- При при обострении хронической формы вся пища должна быть протертой, разваренной или приготовленной на пару, что обеспечивает максимальное щажение желудка.
- В стадии ремиссии добавляются запеченные в духовке и тушеные блюда.
Температурный режим . Пища должна подаваться ни горячей, ни холодной. Оптимальная температура еды 15-65°C.
Чувство меры . При панкреатите очень важно соблюдать меру во время еды. Не допускается переедания, т.к. это создает не только повышенную нагрузку на поджелудочную железу, но и на весь пищеварительный тракт в целом.
Количество приемов пищи . Прием пищи в течение дня должен быть дробным, 4-6 раз в день. Не стоит стараться утолить голод сразу большой порцией еды, необходимо следовать принципу: «лучше мало, но часто». Это облегчит работу поджелудочной железы, пища лучше усвоится, а болевые ощущения после еды практически исчезнут.
Отказ от вредных привычек . Употребление алкоголя опасно не только развитием алкоголизма, но при панкреатите спиртные напитки провоцируют образование белковых «наростов» - бляшек в протоках поджелудочной железы, закупоривая их, нарушая отток секрета железы в двенадцатиперстной кишки, тем самым усугубляя воспалительный процесс в органе и провоцируя железу к усилению самопереваривания.
Никотин в свою очередь, препятствует выработке ферментов, которые обезвреживают уксусный альдегид (данное вещество образуется при распаде алкоголя в организме, он провоцирует воспаление поджелудочной железы).