Алкогольная болезнь печени неуточненная. Краткое описание
- Алкогольная болезнь печени неуточненная. Краткое описание
- Алкогольная болезнь печени лечение. Лечение алкогольной болезни печени
- Алкогольный цирроз печени клинические рекомендации. Симптомы цирроза печени
- Алкогольный гепатит
- Алкогольный цирроз печени лечение. Чем лечить алкогольный цирроз печени
- Алкогольная болезнь печени формулировка диагноза. Аннотация научной статьи по клинической медицине, автор научной работы — Полунина Т.Е.
Алкогольная болезнь печени неуточненная. Краткое описание
Алкогольная печеночная недостаточность (АПН) - состояние, возникающее на фоне алкогольной болезни печени и/или острой алкогольной интоксикации, при котором ухудшение функции печени приводит к
Алкогольная болезнь печени - это заболевание печени, обусловленное длительным приемом токсических доз этанола. Алкогольная болезнь печени объединяет различные нарушения структуры
Примечание
В данную подрубрику включена алкогольная печеночная недостаточность:
- неуточненная (без дополнительных уточнений);
- острая;
- хроническая;
- подострая;
- с или без печеночной комы.
Из данной подрубрики исключены формы без коагулопатий ("Психические и поведенческие расстройства, вызванные употреблением алкоголя" - рубрика F10.- ).
Алкогольная болезнь печени лечение. Лечение алкогольной болезни печени
Если выявлена алкогольная болезнь печени, лечение на ранней стадии может предотвратить её развитие и даже восстановить полноценную работоспособность органа. При переходе болезни на другие стадии, лечение заключается в купировании симптомов и предотвращении прогрессирования заболевания. Обязательно проводятся профилактические мероприятия по предотвращению осложнений.
Самый важный фактор при лечении, ускоряющий весь процесс и гарантирующий полное выздоровление – полный отказ от употребления алкоголя. К тому же это заметно улучшит общее состояние человека и избавит его от алкогольной болезни печени ранней стадии.
Главный метод лечения печени мед. центра заключается в специальной диете и употреблении мультивитаминных комплексов. В случае выраженной анорексии, питание производится специализированным зондом. Важна дезинтоксикация. Для этого проводится медикаментозная терапия с применением растворов пиридоксина и глюкозы. Применяются препараты, способные регенерировать клетки печени для восстановления её функциональности.
Лечение включает в себя прием кортикостероидов. Особенно они актуальны при острой или тяжёлой форме алкогольной болезни печени и тогда, когда жизнь больного находится в опасности. Назначается урсодезоксихолевая кислота в качестве гепатопротектора, который способствует урегулированию липидного обмена. Но помимо такого лечения необходимо произвести нормализацию психологического состояния пациента. С этой целью применяется гептрал.
Последний этап лечения – восстановительные процедуры:
- рефлексотерапия;
- физиотерапия
- электрофорез;
- массажная терапия;
- ЛФК.
В крайнем случае применяется хирургическая коррекция, но чаще обходятся без нее. Если заболевание запущено, то потребуется проведение трансплантации печени. Перед началом такой операции употребление алкоголя запрещено в течение 6 месяцев (до её начала). Окончательные результаты заносятся в историю болезни, где цирроз печени, алкогольная этиология также фиксируются.
Не стоит заниматься самолечением. При первых же признаках алкогольной болезни печени надо обратиться в медицинский центр для получения квалифицированной помощи. Это поможет достичь полного выздоровления.
Алкогольный цирроз печени клинические рекомендации. Симптомы цирроза печени
Цирроз печени в течение длительного времени может протекать латентно, т. е. бессимптомно.
Клиническая картина ЦП зависит от его формы и течения, активности основного заболевания, а также наличия или отсутствия печёночно-клеточной недостаточности, синдрома портальной гипертензии, холестаза и внепечёночных проявлений.
Основные общие симптомы, которые чаще всего встречаются при ЦП:
- повышенная утомляемость;
- похудение;
- нарушения сознания и поведения;
- ухудшение аппетита и чувство дискомфорта в животе;
- пожелтение кожи, белковых оболочек глаз и слизистой;
- осветление или обесцвечивание кала;
- потемнение мочи;
- болевые ощущения в животе;
- отёки;

- асцит (скопление жидкости в брюшной полости);
- кровотечения из носа, желудочно-кишечного тракта, дёсен или геморроидальных узлов, а также подкожные кровоизлияния;
- часто возникающие бактериальные инфекции (например, органов дыхания);
- снижение полового влечения;
- кожный зуд.
Симптомы распространённых форм ЦП
При высокоактивном ЦП, кроме общей утомляемости, осветления стула и потемнения мочи, может возникать тупая боль в правом подреберье и вздутие живота.
Во время осмотра часто выявляют:
- субиктеричность (желтушность) склер;
- расширение вен брюшной стенки, напоминающее голову медузы;
- венозный шум при выслушивании в эпигастральной области живота (шум Крювелье — Баумгартена);
- серо-коричневатый цвет шеи;
- гинекомастию (увеличение грудных желёз);
- гипогонадизм (у мужчин);
- контрактуру Дюпюитрена (укорочение сухожилий ладоней).
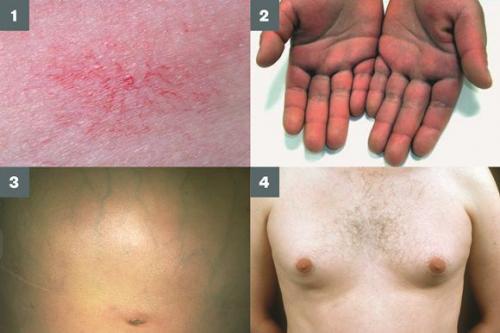
Три последних признака цирроза печени зачастую наблюдаются при алкогольных ЦП.
В области грудной клетки в 50-80% случаев наблюдаются телеангиэктазии кожи (расширения мелких сосудов), чаще при алкогольных ЦП. Пальпаторно печень отчётлива уплотнена, имеет неровный нижний край. Размеры печени различны — от значительного увеличения до уменьшения.
Часто при пальпации выявляется умеренно увеличенная селезёнка, причём её край может выступать из-под рёберной дуги на 1-3 см.
При развитии ЦП появляются симптомы белково-энергетической недостаточности, асцит, отёки, а также печёночный запах при тяжёлой печёночной недостаточности.
Симптомы при малоактивных и начальных стадиях ЦП
Данные формы ЦП зачастую протекают бессимптомно и выявляются в ходе периодических медицинских осмотров, диспансеризации, а также как случайная находка при обследовании пациента со смежной патологией или внепечёночными проявлениями.
При малоактивном ЦП, как правило, не возникают жалобы, связанные с печенью. Во время активного расспроса можно выявить весеннее снижение работоспособности, частые болезни, после которых возможны кровоточивость дёсен и потемнение мочи. Такие пациенты хуже, чем раньше, переносят длительные физические и нервно-психические нагрузки.
Желтухи и выраженного увеличения билирубина, за исключением периода интеркурентного острого гепатита, нет. Неяркая телеангиоэктазия кожи (сосудистые звёздочки) в области грудной клетки наблюдаются у 40-60% людей с ЦП.
Телеангиоэктазии кожи, плотная печень с фестончатым краем и умеренно увеличенная селезёнка — ценная клинико-диагностическая триада, которая с вероятностью 80-90% свидетельствует о ЦП или далеко зашедшем активном хроническом гепатите.
Алкогольный гепатит
Алкогольный гепатит — это заболевание печени, развивающееся в результате регулярного продолжительного токсического воздействия метаболитов этилового спирта (этанола). Сопровождается воспалением и фиброзным перерождением гепатоцитов (печёночных клеток).
Алкогольный гепатит (далее по тексту — а-гепатит) не представляет инфекционной угрозы, в отличие от вирусного гепатита, однако нельзя исключать вероятности сочетанной этиологии заболевания. Согласно данным медицинской статистики, в среднем каждый второй алкоголик имеет признаки воспаления печени, что можно расценивать как начальную стадию а-гепатита.

Механизм возникновения
Непосредственно токсическое повреждающее действие на гепатоциты оказывает ацетальдегид — токсичный канцероген, который образуется вследствие расщепления этанола печёночным ферментом алкогольдегидрогеназой.
Ацетальдегид затрудняет доступ кислорода к клеткам печени, что вызывает их воспаление и приводит к постепенному отмиранию (некрозу) с последующим замещением погибших клеток соединительной тканью (то есть развитием фиброза).
Симптомы
Симптоматика а-гепатита зависит от формы заболевания: острой или хронической.
Для хронического а-гепатита характерны следующие признаки:
- ощущение тяжести или тупой боли в правом подреберье;
- хроническая усталость и постоянная слабость;
- периодические приступы тошноты, иногда завершающиеся рвотой;
- потеря аппетита и заметное снижение веса;
- желтушность склер и кожных покровов;
- выраженное покраснение ладоней (эритема);
- иногда — повышение температуры до субфебрильных значений (37,5° C);
- на более поздних стадиях отмечается увеличение печени и селезёнки, появление асцита, развитие желтухи.
Острый а-гепатит проявляется следующим образом:
- мучительная диспепсия;
- боль в правом подреберье;
- тошнота и рвота, часто в сочетании с диареей;
- общая слабость;
- быстрая потеря веса тела;
- повышение температуры или лихорадка;
- осветление кала и потемнение мочи;
- желтуха, часто возникающая одновременно с кожным зудом.
Следует отметить, что примерно в половине случаев симптоматика острого а-гепатита нарастает постепенно.
Виды
Различают две основные формы алкогольного гепатита: хронический персистирующий и прогрессирующий.
Для хронического персистирующего а-гепатита характерна локализация слабо выраженного воспалительного процесса в портальных и перипортальных частях печени. При этом само заболевание развивается очень медленно в течение 10-20 лет, а периоды проявления острой симптоматики отличаются скоротечностью, самостоятельно сменяясь периодами длительной ремиссии.
При прогрессирующем а-гепатите наблюдается некротическое поражение печени, чаще всего небольшими очагами. Как правило, при такой форме заболевание в течение нескольких лет перерождается в цирроз или рак печени, несколько реже — в печёночную энцефалопатию.
Методы лечения
Первым условием лечения алкогольного гепатита является полное прекращение употребления спиртных напитков и кодирование от алкоголизма . Если пациент с диагностированным а-гепатитом продолжает употреблять спиртное, то эффективность терапевтических мероприятий снижается на 80% и более.
После устранения повреждающего фактора больному назначается комплексная гепатопротекторная терапия , включающая в себя:
- курс детоксикации для снижения токсической нагрузки на печень;
- приём гепатопротекторов (препаратов для восстановления функциональной активности гепатоцитов);
- нормализация рациона с акцентом на присутствие в рационе достаточного количества белка и витаминов;
- лечение сопутствующих нарушений в работе внутренних органов (селезёнка, желчный пузырь, поджелудочная железа, почки).
Клинический прогноз
При незапущенном персистирующем а-гепатите прогноз преимущественно положительный: воспалительный и фиброзный процессы практически всегда удаётся остановить, что приводит к полному восстановлению всех функций печени.
При прогрессирующем а-гепатите прогноз определяется наличием или отсутствием цирроза или онкологического процесса. Если названные осложнения возникли, то прогноз, как правило, негативный, и спасти пациента уже не удаётся.
Алкогольный цирроз печени лечение. Чем лечить алкогольный цирроз печени
Терапия подразумевает обязательность полного отказа пьющего от приёма спиртного. Только в этом случае возможно добиться положительного результата. Второе важное условие для исцеления – подбор специальной диеты. В пище должны доминировать продукты, содержащие полноценный комплекс белков, витаминов. Исключается жареное, копчёное, солёное, консервация. Этим целям лучше всего соответствует пятый печёночный стол. Медикаментозная терапия включает:
- Длительное применение гепатопротекторов.
- Урсодезоксихолиевую кислоту.
- Поливитамины. После инъекционного курса их продолжают давать в таблетках.
- Гормонотерапию.
- Адеметионин – средство наилучшим способом восстанавливающее и стимулирующее гепатоциты, предохраняющее их от разрушения. Оно способно улучшать отток жёлчи, обладает детоксикационными свойствами и защищает мозг от воздействия ядов. Ему свойственен эффект антидепрессанта.
- Ингибиторы протеаз. С их помощью уменьшаются воспалительные явления, предупреждается процессы фиброза.
Лечение осложнений включает устранение причины портальной гипертензии (повышенного давления в системе печёночной вены) за счёт ограничения кровотока в венах пищевода. Для этого назначают:
- Гипофизарные гормоны.
- Нитраты.
- Бета-блокаторы.
- Мочегонные.

Для кишечной детоксикации и улучшения процессов пищеварения выписывают лактулозу. При появлении асцита вводятся большие дозы диуретиков, альбумин. Избыток жидкости из брюшной полости под воздействием препаратов активно выводится почками. При формировании печёночной энцефалопатии проводится:
- Активная детоксикация.
- Антибактериальная терапия.
- Назначение специальной диеты с минимизацией белка.
При полной печёночной несостоятельности рекомендовано лечение пациента в хирургическом стационаре с целью трансплантации органа.
Алкогольная болезнь печени формулировка диагноза. Аннотация научной статьи по клинической медицине, автор научной работы — Полунина Т.Е.
Алкогольная болезнь печени (ДБП) является одним из основных заболеваний печени, связанных с высоким уровнем смертности. Ежегодно в мире происходит около 3 млн смертей, причиной которых является алкоголь . ДБП охватывает спектр повреждений печени начиная от бессимптомного стеатоза , алкогольного стеатогепатита, фиброза и заканчивая циррозом . Кроме того, у пациентов может развиться острая и хроническая форма печеночной недостаточности, алкогольный гепатит (АГ), кровотечение из варикозно-расширенных вен пищевода или желудка, асцит, коагулопатия, печеночная энцефалопатия и рак печени. У большинства пациентов АГ диагностируется на поздних стадиях заболевания с более высоким уровнем осложнений и смертности. Пациенты, злоупотребляющие алкоголем , могут одновременно иметь вирусные гепатиты В или С, генетические заболевания, такие как дефицит антитрипсина альфа-1 или гемохроматоз. Клинические проявления заболевания очень разнообразны. Не существует специального лабораторного теста для выявления алкогольной причины повреждения печени. Биопсия печени в контексте злоупотребления алкоголем в анамнезе является диагностической, но не показана абсолютно для всех пациентов. Основным направлением терапии больных АБП независимо от стадии заболевания является длительное алкогольное воздержание. Воздержание также является основным ключом к профилактике алкогольных заболеваний печени. Кортикостероиды обеспечивают краткосрочное улучшение выживаемости примерно у половины пациентов с тяжелой формой АГ, а долгосрочная выживаемость связана с тяжестью основного заболевания печени и зависит от воздержания от приема алкоголя . Общие терапевтические меры у пациентов, госпитализированных с ДБП, включают стационарное лечение осложнений, лечение синдрома отмены алкоголя , мониторирование сопутствующих инфекционных заболеваний и их раннюю эффективную терапию антибиотиками, добавление в схемы терапии гепатопротекторов и лечение основного расстройства, связанного с употреблением алкоголя . Трансплантация печени (ТП) является окончательным вариантом лечения у пациентов с декомпенсированным алкогольным циррозом печени. ТП может также рассматриваться и у отдельных пациентов с АГ, которые не отвечают на медикаментозную терапию. Существующие схемы лечения АГ имеют недостаточную эффективность, в связи с этим требуется разработка новых методов и схем таргетной терапии АБП. В этой статье мы рассмотрим патогенез и лечение ДБП, уделяя больше внимания АГ, его актуальным и перспективным методам лечения.