ПРИНЦИПЫ ЛЕЧЕНИЯ нарушений липидного обмена. Определение болезни. Причины заболевания
- ПРИНЦИПЫ ЛЕЧЕНИЯ нарушений липидного обмена. Определение болезни. Причины заболевания
- Препараты нормализующие липидный обмен. Типы дислипидемий
- Травы при нарушении липидного обмена. Диагностика нарушений липидного обмена
- Лечение нарушения липидного обмена. Таблиц. Классификация гиперлипопротеидемий
- Продукты для улучшения липидного обмена. Гиполипидемическая диета
- Нарушение липидного обмена лечение народными средствами. Нарушения обмена веществ: симптомы
- Как определить нарушение липидного обмена. Дислипидемия
- Причины нарушения липидного обмена. Нарушение обмена липидов приводит к повышению в крови общего холестерина, липопротеинов низкой плотности (
- Нарушение липидного обмена диета. Общие правила
ПРИНЦИПЫ ЛЕЧЕНИЯ нарушений липидного обмена. Определение болезни. Причины заболевания
Дислипидемия (ДЛ) — патологический синдром, связанный с нарушением обмена липидов и липопротеидов, т.е. изменением соотношения их концентрации в крови.Он является одним из главных факторов риска атеросклероз зависимых заболеваний.
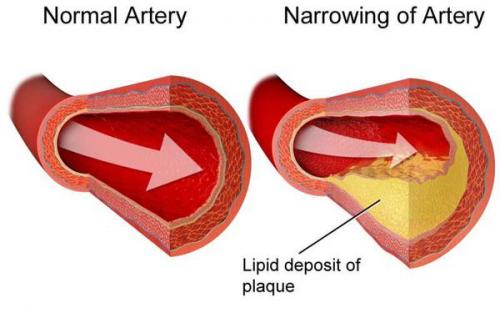
Липиды и липопротеиды — одни из источников энергии, необходимой организму человека. Они представляют собой жироподобные органические соединения. Липиды входят в состав липопротеидов.
Причины, приводящие к развитию дислипидемии, можно разделить на неизменяемые (эндогенные) и изменяемые (экзогенные).
К первым относится возраст, пол, гормональный фон и наследственная предрасположенность.
Группа изменяемых факторов риска ДЛ более многочисленна. К основным причинам относятся:
- нерациональное питание (избыточное потребление калорий, насыщенных жиров, простых углеводов);
- курение табака;
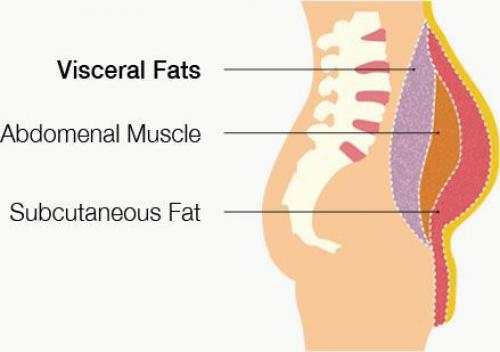
- избыточный вес (висцеральное ожирение);
- сахарный диабет;
- злоупотребление алкоголем;
- повышенное артериальное давление;
- длительный стресс;
- малоподвижный образ жизни;
- систематическое физическое перенапряжение;
- хроническое субклиническое воспаление.
Также причинами ДЛ могут быть различные заболевания, патологические синдромы и приём некоторых медикаментов.
От внешних факторов больше зависит содержание в крови таких жировых субстанций, как хиломикроны и триглицериды. До 80% холестерина липопротеинов низкой плотности синтезируется в организме, главным образом, в печени и в меньшей степени зависит от внешних факторов. Семейно-генетический формы ДЛ полностью зависят от наследственных факторов.
Источник: https://zdorovecheloveka.com/stati/principy-lecheniya-narusheniy-lipidnogo-obmena-vvedenie
Препараты нормализующие липидный обмен. Типы дислипидемий
Что это такое и как лечить? Дислипидемия (гиперлипидемия) — это повышение содержания липидов и липопротеинов относительно оптимальных значений и/или возможное снижение уровней липопротеинов высокой плотности или альфа-липопротеинов. В группе дислипидемий основное внимание уделяется гиперхолестеринемии, так как повышенный уровень холестерина (липопротеинов низкой плотности) напрямую связан с повышенным риском возникновения ИБС.
В плазме две основные фракции липидов представлены холестерином и триглицеридами. Холестерин (ХС) — важнейший компонент клеточных мембран, он формирует «каркас» стероидных гормонов (кортизол, альдостерон, эстрогены и андрогены) и желчных кислот. Синтезируемый в печени ХС поступает в органы и ткани и утилизируется самой печенью. Бόльшая часть ХС в составе желчных кислот оказывается в тонком кишечнике, из дистальных отделов которого абсорбируется примерно 97 % кислот с последующим возвратом в печень (так называемая энтерогепатическая циркуляция холестерина). Триглицериды (ТГ) играют важную роль в процессе переноса энергии питательных веществ в клетки. ХС и ТГ переносятся в плазме только в составе белково-липидных комплексов — липопротеинов (в состав комплексов входит простой белок — протеин).
В настоящее время существует несколько классификаций дислипидемий. Одна из них разделяет дислипидемии на виды по факторам возникновения на первичные и вторичные.
Первичные дислипидемии — нарушения липидного обмена, чаще всего связанные с генетическими отклонениями. К ним относят: обычные (полигенные) и семейные (моногенные) дислипидемии, семейную гиперхолестеринемию, семейную эндогенную гипертриглицеридемию, семейную хиломикронемию, семейную комбинированную дислипидемию.
Липопротеины различаются по размеру, плотности, количеству ХС и ТГ и составу апопротеинов (белков, локализованных на поверхности липопротеинов — лиганд рецепторов липопротеинов, кофакторов ферментов):
- хиломикроны (ХМ) — насыщенные ТГ и бедные ХС, образуются в стенке тонкого кишечника из алиментарных жиров;
- липопротеины очень низкой плотности (ЛПОНП) — синтезируются в печени из эндогенных источников и содержат много ТГ и мало ХС. Повышение уровня ЛПОНП ассоциировано с ростом риска атерогенеза;
- липопротеины низкой плотности (ЛПНП) — холестеринсодержащий класс. Синтезируются в печени, перенося ХС к его «потребителям» — надпочечникам, печени и пр. Сегодня ЛПНП считают основной атерогенной фракцией липопротеинов и главной «мишенью» для гиполипидемических средств;
- липопротеины высокой плотности (ЛПВП) — антиатерогенный класс липопротеинов, обеспечивающий элиминацию избытка ХС из стенок артерий и тканей. ЛПВП положительно влияют на состояние эндотелия и препятствуют окислению ЛПНП.
Классификация первичных липидных нарушений была разработана еще в 1965 году американским исследователем Дональдом Фредриксоном. Она принята ВОЗ в качестве международной стандартной номенклатуры дислипидемий/гиперлипидемий и остается самой распространенной их классификацией (см. таблицу 1).
Тип V | Наследственная гипертриглицеридемия | Усиленное образование ЛПОНП и пониженная липопротеинлипаза | Повышенные ЛПОНП и ХМ | 1 |
Вторичные дислипидемии — нарушения липидного обмена, развивающиеся на фоне следующих заболеваний:
- ожирение (повышение уровня ТГ, снижение ХС-ЛПВП);
- малоподвижный образ жизни (снижение уровня ХС-ЛПВП);
- сахарный диабет (повышение уровня ТГ, общего ХС);
- употребление алкоголя (повышение уровня ТГ, ХС-ЛПВП);
- гипотиреоз (повышение уровня общего ХС);
- гипертиреоз (снижение уровня общего ХС);
- нефротический синдром (повышение уровня общего ХС);
- хроническая почечная недостаточность (повышение уровня общего ХС, ТГ, снижение ЛПВП);
- цирроз печени (снижение уровня общего ХС);
- обструктивные заболевания печени (повышение уровня общего ХС);
- злокачественные новообразования (снижение уровня общего ХС);
- синдром Кушинга (повышение уровня общего ХС);
- ятрогенные поражения на фоне приема: оральных контрацептивов (повышение уровня ТГ, общего ХС), тиазидных диуретиков (повышение уровня общего ХС, ТГ), b-блокаторов (повышение уровня общего ХС, снижение ЛПВП), кортикостероидов (повышение уровня ТГ, повышение общего ХС). Значения уровня холестерина см. в таблице 2.
Травы при нарушении липидного обмена. Диагностика нарушений липидного обмена
Для диагностики нарушений липидного обмена и контроля эффективности коррекции используют критерии Всероссийского научного общества кардиологов и определяют содержание в сыворотке крови общего холестерина (ОХС), ХС липопротеидов высокой и низкой плотности (ЛПВП и ЛПНП), на основании чего рассчитывают коэффициент атерогенности (см. табл. 1).
У пациентов с сопутствующими ишемической болезни сердца атеросклерозом периферических и сонных артерий, аневризмой брюшного отдела аорты, а также сахарным диабетом 2-го типа уровни ОХС и ХС ЛПНП должны быть ниже 4,5 ммоль/л (175 мг/дл) и 2,6 ммоль/л (100 мг/дл) соответственно.
Наряду с этим при вторичной гиперхолестеринемии проводится оценка функционального состояния различных органов и систем: регистрация ЭКГ, УЗИ органов брюшной полости, рентгеноскопия грудной клетки и др.
В ФГБУ «НИИ питания» РАМН обследование пациентов с ГХС по алгоритму «Нутритест-ИП» проводится в рамках системы оказания высокотехнологичной диетологической и медицинской помощи больным с нарушением обмена липопротеидов — гиперлипидемией (ГЛП-МКБ 10 Е 78, 78.0, 78.1) — в соответствии с отечественными и международными стандартами медицинской помощи.
Третий модуль («Нутритест- ИП 3») включает в себя комплекс клинических, физиологических, инструментальных, биохимических, иммунохимических и генетических исследований, в том числе:
- исследование основного обмена и расчет скоростей окисления макронутриентов (белков, жиров, углеводов) с использованием промежуточных показателей небелковых энерготрат и небелкового дыхательного коэффициента, а также оценку энерготрат при физической и пищевой нагрузках Еакт.;
- оценку компонентного состава тела (рентгеноденситометрию, компьютерную томографию, МРТ) с определением содержания жировой и тощей массы, висцерального жира, а также минеральной плотности костной ткани;
- оценку липидного обмена с определением содержания аполипопротеинов А, В, липопротеина (а), спектра жирных кислот, фосфолипидного состава эритроцитов и др.;
- оценку нарушений углеводного обмена с определением маркеров инсулинорезистентности (индекса Саro, критерия Ноma-IR, индекса функциональной активности β -клеток и др.);
- оценку белкового обмена с определением содержания гомоцистеина, альбумина, преальбумина, трансферрина, С-реактивного белка;
- исследование гормонального (инсулина, С-пептида, глюкагона, лептина, адипонектина, резистина, грелина, кортизола, альдостерона, АКТГ, пролактина, гормонов щитовидной железы) статуса;
- определение обеспеченности организма витаминами (В 1 , В 2 , В 6 , В 12 , А, С, Е, фолиевой кислоты и др.), макро- и микроэлементами (магнием, железом, калием, йодом, селеном, цинком, хромом и др.);
- исследование иммунного статуса (иммуноглобулинов, ФНО- α , ИЛ-1, 2, 4, 6);
- исследование антиоксидантного статуса с определением содержания малоновогодиальдегида и диеновых конъюгатов в плазме и эритроцитах крови, а также активности супероксиддисмутазы, глутатионпероксидазы, глютатионредуктазы и каталазы. В последние годы в качестве маркеров оксидативного стресса, ассоциированного со стимуляцией гладкомышечных клеток и поражением ДНК, используется F2-изопростан и 8-оксо- 7,8-дигидрогуанин;
- исследование функционального состояния сердечно-сосудистой системы (холтеровское мониторирование ЭКГ, велоэргометрия, тредмил-тест, стресс- эхокардиография, коронарная ангиография, вентрикулография, сцинтиграфия миокарда с 201 Т1, радионуклидная вентрикулография, сцинтиграфия миокарда 99м Тс-пирофосфатом), почек, нервной и эндокринной системы, системы пищеварения;
- генотипирование с оценкой экспрессии генов апопротеинов АРО-Е, АРО-В, АРО-С3, липопротеинлипазы, протромбина (FII), ингибитора активатора плазминогена (PAI-1), метилентетрогидрофолатредуктазы (МТГФР), NO-синтазы (NOS), бета- адренорецепторов и др.
Лечение нарушения липидного обмена. Таблиц. Классификация гиперлипопротеидемий
I тип гиперлипопротеидемии — гиперхиломикронемия (экзогенная гиперлипемия; эссенциальная, индуцированная жирами гипертриглицеридемия; болезнь Бюргера-Грюцше) — выражается в гипертриглицеридемии при избытке хиломикронов и развивается при недостаточности липопротеинлипазы, обусловленной наследственным дефицитом липопротеинлипазы, дефицитом апопротеина С II. Ферментная недостаточность приводит к неполному расщеплению хиломикронов и их накоплению в кровотоке.
Заболевание встречается очень редко, проявляется уже в детстве. Ведущими клиническими симптомами являются спленомегалия и рецидивирующие боли в животе, напоминающие острый панкреатит, эруптивные ксантомы, липемия в сосудах сетчатки. Уровень триглицеридов в плазме повышается до 50-100 ммоль/л. После ограничения пищевых жиров в течение 10-14 дней происходит прогрессирующая нормализация лабораторных параметров и состояния. Диагноз обоснован, если активность липопротеидлипазы составляет менее 10% его нормального содержания. Дифференциальный диагноз проводится с гиперлипидемией V типа. Прогноз в общем благоприятный, если не считать предрасположения к панкреатиту. Основное направление лечения — снижение образования хиломикронов за счет ограничения потребления жиров.
II тип гиперлипопротеидемии — семейная гиперхолестеринемия (множественная бугорчатая ксантома) — подразделяется на два подтипа: IIа, IIб. При IIа типе повышается уровень ХС ЛПНП, а при IIб типе картина дополняется умеренной формой гипертриглицеридемии за счет возрастания ЛПОНП. Наиболее тяжелой формой является гомозиготная гиперхолестеринемия (частота составляет 1:1 000 000), при этом уровень холестерина плазмы достигает 12-25 ммоль/л. При гетерозиготной форме, частота которой 1:500, уровень холестерина колеблется в пределах 6-13 ммоль/л. При гомозиготной форме отсутствуют, а при гетерозиготной снижено число рецепторов для ЛПНП. В норме ЛПНП связываются с рецепторами, поглощаются клетками, включаются в лизосомы, где белки разрушаются, а высвободившийся холестерин подавляет активность основного фермента синтеза холестерина (ГМГ-КоА-редуктазы). При дефиците рецепторов активность этого фермента не подавляется, что ведет к повышенному синтезу холестерина.
| Гиперлипидемии представляют собой заболевания, при которых в результате нарушения синтеза, транспорта и расщепления липопротеидов повышается уровень холестерина и/или триглицеридов в плазме крови. Поскольку липиды крови вследствие их нерастворимости в воде транспортируются только в виде комплексов с белками, то правильнее употреблять термин «гиперлипопротеидемия» |
Клинические признаки заболевания проявляются на втором — третьем — четвертом десятилетии жизни и зависят от уровня холестерина в плазме. Наиболее типичными клиническими проявлениями являются кожные ксантомы, которые обычно расположены на коже разгибательных поверхностей суставов, в области ягодиц, шеи, подбородка. Часто встречаются сухожильные ксантомы. Преимущественная локализация их на ахилловом сухожилии, сухожилиях разгибателей ладоней и стоп. Офтальмологические изменения характеризуются роговичными липемическими дугами, периорбитальными ксантелазмами.
Изменения со стороны сердечно-сосудистой системы определяются развитием коронарного атеросклероза: появляются боли стенокардитического характера. По данным ЭхоКГ обнаруживается стеноз аорты, утолщение створок аортальных клапанов. Ангиография выявляет неравномерное сужение и воронкообразную деформацию проксимальной части венечных артерий. Прогрессирование атеросклеротического процесса способствует развитию инфаркта миокарда. Прогноз при данной форме гиперлипидемии зависит от степени поражения сосудистого русла атеросклеротическим процессом. Лечение, как правило, включает комбинированную лекарственную терапию на фоне диеты.
При III типе гиперлипопротеидемии накопление ремнантов хиломикронов и ЛППП приводит к увеличению содержания холестерина и триглицеридов. Нарушения липидного обмена при этом типе гиперлипидемии обусловлены наследственным дефектом апопротеина Е, который обычно сочетается с ожирением, сахарным диабетом, гипотиреозом. Частота встречаемости III типа гиперлипопротеидемии 1:5000. Клинические проявления замечены после 20 лет. Отличительной особенностью является высокая степень поражения атеросклеротическим процессом всего сосудистого русла. Наряду с симптоматикой ишемической болезни сердца имеются признаки поражения периферических сосудов, нередко с явлениями перемежающейся хромоты, напоминающие симптомы облитерирующего эндартериита. Характерно наличие кожных ксантом желтого или оранжевого цвета с локализацией на ладонях, в области локтей, коленей, ягодиц и реже на сухожилиях. Часто у больных встречается нарушение толерантности к углеводам: нагрузка углеводами приводит к резкому возрастанию уровня триглицеридов в плазме. Лечение сводится к устранению любых причин, отягощающих заболевание (гипотиреоз, диабет, ожирение), назначению гиполипемических препаратов.
Продукты для улучшения липидного обмена. Гиполипидемическая диета
Принцип гиполипедемической диеты заключается в значительном снижении потребления холестерина и легкоусвояемых углеводов, а для больных с избыточным весом - и в существенном снижении калорийности пищи. Больные с ишемической болезнью сердца после коронарного шунтирования представляют собой группу высокого риска. Поэтому публикуемые в популярной литературе диеты, направленные на предупреждение атеросклероза, являются недостаточно строгими для больных с уже развившимися критическими стенозами сосудов сердца и большим риском нового поражения коронарных шунтов.
Гиполипедимическая диета носит общий характер. При различных нарушениях липидного обмена лечащий врач вносит соответствующие поправки. Очень важным является отказ от приема пищи после 19 часов. При этом ужин должен полностью состоять из продуктов, содержащих большое количество клетчатки и совершенно не содержащих холестерин (овощи, фрукты).
НЕЛЬЗЯ
Употреблять продукты, содержащие большое количество насыщенных жиров. К ним относятся следующие продукты: Молоко и молочные продукты (сгущенное молоко, сливки, сметана, сливочное масло, сыр, творог, кефир, простокваша, йогурт, мороженое, молочный коктейль), а также молочные каши. Свиной и кулинарный жир, маргарины, кокосовое и пальмовое масло. Свинина, баранина (соответственно ветчина, бекон, грудинка, окорок,карбонат, шейка), сало и копчености и соответственно те продукты, в которые они могут входить (копченые и вареные колбасы, сосиски, сардельки, котлеты, бифштексы, фрикадельки, мясные консервы, мясо в желе), жирные мясные бульоны. Печень (соответственно паштет) и другие субпродукты (почки, легкие, мозги). Красное мясо птицы, кожа. Осетрина, икра рыб, печень рыб, раки, крабы, креветки, моллюски. Яйца (соответственно майонез). Хлеб высшего качества и сухари из него, кондитерские изделия (торты, печенье, пирожные, бисквиты), так как они содержат молок, яйца, сахар. Макаронные изделия. Какао, шоколад, кофе в зернах. Сахар, мед. Холодные напитки: сладкие газированные (Фанта, Пепси-Кола и др.) Алкогольные напитки: пиво, сладкие крепленые вина, ликеры.
МОЖНО
Употреблять в умеренном количестве (не чаще 2 раз в неделю либо чаще, но в ограниченных количествах, оговоренных врачем), следующие продукты: Белое мясо птицы без кожи, постная говядина. Предпочтительный способ приготовления: варка, гриль, обработка в микроволновой печи. Нежелательный способ приготовления: тушение, жарка. Вторичный бульон из постной говядины и нежирной курицы (порция) мяса отваривается в воде вторично, первый бульон сливается. Речная рыба, в том числе красная. Хлеб из отрубей и ржаной муки, сухари из него. Гречневая крупа (варить на воде без добавления масла). Картофель, выдержанный в воде в очищенном виде в течение часа. Предпочтительный способ приготовления: варка. Допускается несильное поджаривание на растительном масле. Грибы. Кетчуп (не сладкий), горчица, соевый соус, соус ткемали, аджика, уксус, специи, пряности. Чай, растворимый кофе без сахара. Жевательная резинка без сахара. Грецкие и миндальные орехи, фундук. Алкогольные напитки: водка, коньяк, виски, сухое вино.
НУЖНО
Ежедневно в большом количестве употреблять следующие продукты: Растительное масло (подсолнечное, кукурузное, салатное, оливковое, соевое, рапсовое, хлопковое). Все овощи (свежие, замороженные, консервированные без сахара, сухофрукты) с кожурой: морковь, свекла, капуста, репа, редиска, редька, кабачки, патиссоны, баклажаны, помидоры, огурцы, цветная капуста, горошек, фасоль, соя, кукуруза. При приготовлении винегрета растительное масло не должно быть избыточным (то есть, оставаться на дне посуды). Полезен холодный вегетарианский борщ. Все фрукты и ягоды с кожурой. Лук, чеснок, трава (петрушка, сельдерей, киндза, базилик, салат, шпинат, черемша, щавель и др.). Морская рыба (треска, хек, навага, ледяная, пикша, килька), в том числе жирная (палтус, сельдь, тунец, сардина). Способ приготовления: варка, запекание, жарка на растительном масле, под маринадом. Морская капуста. Овсяная каша (из неочищенной овсяной крупы или "Геркулес"), сваренная на воде. Холодные напитки: минеральная вода, фруктовый сок и морс без сахара. Внимание! Больным с умеренным весом разрешается умеренное потребление небольшого количества макаронных изделий, риса, большое количество ржаного хлеба или хлеба из отрубей.
Нарушение липидного обмена лечение народными средствами. Нарушения обмена веществ: симптомы
Распространенными признаками сбоя метаболизма являются:
- Нездоровый цвет кожных покровов.
- Затрудненное дыхание.
- Резкий набор или сброс веса без объективных причин.
- Суставные и мышечные боли.
- Ухудшение качества волос, ногтей, кожи.
- Нарушения терморегуляции (повышенная чувствительность к холоду и теплу).
- Проблемы со сном.
- Перепады артериального давления.
- Отеки.
- Длительное повышение или понижение температуры тела.
- Учащенные мочеиспускания.
- Проблемы со стулом: диарея или запор.
- Ухудшение памяти.
- Перепады настроения.
- Кожные высыпания.
- Разрушение зубов.
К симптомам нарушения обмена веществ у женщин относятся бесплодие, сбои менструального цикла (наиболее частым проявлением считаются скудные выделения).
Также у сбоев разных видов обменов могут быть «свои» признаки, выявляемые по результатам лабораторных исследований. При нарушении углеводного обмена могут наблюдаться:
- Изменение концентрации глюкозы в крови (поэтому частым последствием сбоя углеводного обмена является сахарный диабет – нарушение усвоения глюкозы).
- Наличие глюкозы в моче.
Симптомами липидного обмена (его нарушение обычно связано с ухудшением переваривания и всасывания жиров) являются:
- Стеаторея (наличие липидов в кале).
- Развитие холестериозов (отложение холестерола в клеточных мембранах или на стенках сосудов).
Признаками нарушения белкового обмена являются:
- Наличие в моче аминокислот.
- Повышение содержания билирубина в крови.
Источник: https://zdorovecheloveka.com/stati/principy-lecheniya-narusheniy-lipidnogo-obmena-vvedenie
Как определить нарушение липидного обмена. Дислипидемия
Дислипидемия – нарушение липидного обмена в организме, закономерным следствием которого является развитие атеросклероза и тяжелых сердечно-сосудистых заболеваний.
Холестерин - органическое соединение, тип липидов, который синтезируется в основном в печени и выполняет много важных функций для организма.
Высшие липиды, своеобразные «транспортные средства», которые доставляют холестерин в печень (полезные ЛПВП, липопротеины высокой плотности) и в кровеносные сосуды («вредные» липопротеины низкой плотности ЛПНП и очень низкой плотности ЛПОНП).
Если холестерина становится слишком много, он начинает откладываться в стенках артерий, образуя атеросклеротические бляшки, и приводит к развитию атеросклероза- хронического заболевания артерий, возникающего вследствие нарушения жирового обмена.
Своевременное выявление дислипидемии и ее дальнейшее лечение значительно улучшают качество жизни пациента.
Дислипидемия – нарушение липидного обмена в организме, закономерным следствием которого является развитие атеросклероза и тяжелых сердечно-сосудистых заболеваний.
Холестерин - органическое соединение, тип липидов, который синтезируется в основном в печени и выполняет много важных функций для организма.
Высшие липиды, своеобразные «транспортные средства», которые доставляют холестерин в печень (полезные ЛПВП, липопротеины высокой плотности) и в кровеносные сосуды («вредные» липопротеины низкой плотности ЛПНП и очень низкой плотности ЛПОНП).
Если холестерина становится слишком много, он начинает откладываться в стенках артерий, образуя атеросклеротические бляшки, и приводит к развитию атеросклероза- хронического заболевания артерий, возникающего вследствие нарушения жирового обмена.
Своевременное выявление болезни и ее дальнейшее лечение значительно улучшают качество жизни пациента.
Обращайтесь в наши клиники, не откладывайте визит к врачу. Вас проконсультируют опытные врачи, вы пройдете экспертное обследование на высокотехнологичной диагностической аппаратуре. На основании полученных результатов кардиолог назначит компетентную терапию заболевания и порекомендует профилактические мероприятия.
Чтобы записаться на прием к кардиологу, позвоните по телефону или оформите заявку на сайте.
Почему мы?
Ведущие специалисты российских кардиоцентров
Диагностику и лечение заболевания проводят опытные кардиологи, врачи высшей и первой категорий. Большинство из них имеет научные степени и регулярно проходит стажировку в отечественных и зарубежных профильных центрах.
Собственная многопрофильная лаборатория
Биохимические анализы крови любой сложности проводятся на новейшей аппаратуре с использованием современных реактивов. Результаты лабораторных исследований будут готовы максимально быстро - в течение одного рабочего дня. Для того чтобы сдать анализ крови, не понадобится много времени. Заборы анализов выполняются во всех клиниках НИАРМЕДИК, в удобное для вас время. При необходимости возможен выезд лаборанта на дом.
Причины нарушения липидного обмена. Нарушение обмена липидов приводит к повышению в крови общего холестерина, липопротеинов низкой плотности (
), липопротеинов очень низкой плотности (). Дислипидемия не имеет никаких клинических симптомов, за исключением ксантоматоза. В основном гиперлипидемии не доставляют пациенту дискомфорт. Основную опасность представляют осложнения и последствия нарушения обмена жиров.Основным опасным осложнением дислипидемии является атеросклероз. Атеросклероз – это хроническое заболевание, характеризующееся отложением холестерина и других жиров на стенке сосуда, в результате чего сосуды уплотняются и теряют эластичность. Чаще атеросклерозом болеют люди среднего и пожилого возраста. Также атеросклеротические изменения могут встречаться и у детей с наследственными дислипидемиями.В норме внутренняя стенка сосудов обеспечивает антиатерогенное действие (), антитромботическое действие () и барьерную функцию. Под воздействием различных неблагоприятных факторов (), а также сопутствующих патологий () внутренняя стенка () артерий теряет свою целостность и защитные функции. Повышается проницаемость и адгезивность () сосудистой стенки. При дислипидемии в клетках внутреннего слоя сосудов накапливаются общий холестерин, липопротеины низкой плотности (). Отложения липидов происходит в виде атеросклеротических бляшек. Атеросклеротическая бляшка представляет скопление жиров () и кальция. Далее происходит прикрепление к данному участку(), белков и других частиц. Это приводит к образованию тромба и сужению просвета сосуда. Со временем просвет артерии значительно сужается, что приводит к ухудшению кровообращения и питания внутренних органов и их некрозу (). Опасное осложнение может вызвать отрыв части тромба и его миграция по кровеносным сосудам. Это может привести к тромбоэмболии – острой закупорки просвета сосуда оторвавшимся от первоначального места образования тромбом.Нарушение липидного обмена диета. Общие правила
Гиперлипопротеинемия — это симптомокомплекс, который сопровождается избыточным уровнем липидов в крови. Липиды — органические вещества, которые наряду с белками и углеводами присутствуют в организме. Компонентами липидов являются триглицериды , жирные кислоты , свободный холестерин и его эфиры, а также фосфолипиды . При различных заболеваниях в разной степени изменяются уровни компонентов липидов.
При сахарном диабете у большинства больных отмечается повышенный уровень триглицеридов , в меньшей степени повышается холестерин, ЛПНП. При ожирении выявляются повышенные уровни триглицеридов , ХС и ЛПНП. Гипотиреоз также сопровождается увеличением уровня атерогенных ЛП и снижением ЛПВП.
Наиболее часто встречается гиперхолестеринемия , которую обнаруживают у 40-60% взрослого населения. Доказана ее роль в развитии сердечно-сосудистых заболеваний и показана прямая связь между повышением уровня холестерина и смертностью от этих заболеваний.
Холестерин в форме, связанной с белком, переносится к тканям. Липопротеины низкой плотности являются основными переносчиками его к тканям, поэтому их считают основным атерогенным липопротеидом, то есть играющим роль в развитии атеросклероза . Липопротеиды высокой плотности абсорбируют свободный холестерин и являются фактором, противодействующим развитию атеросклероза.
Причиной гиперхолестеринемии является малоподвижный образ жизни, неправильное питание (избыток животных жиров и углеводов), курение, а также эмоциональные перегрузки. При любых нарушениях обмена липидов рекомендуется лечебная гиполипидемическая диета.
Что такое лечебная липидоснижающая диета? Это питание, направленное на снижение уровня липидов в крови. Важнейшим условием его является качественная и количественная коррекция жировой части рациона.

Важную часть рациона составляют свежие и замороженные овощи, зелень и листовые салаты.
В питании ограничиваются продукты, содержащие холестерин и насыщенные жиры (животные жиры). Исключают сливочное масло, шоколад, сыр, колбасы, свинину, сало. Одновременно повышается содержание полиненасыщенных жиров — используются различные растительные масла: кукурузное, подсолнечное, оливковое, соевое, льняное.
Гиполипидная диета имеет следующие принципы:
- Дробное питание (5-6 раз).
- Снижение количества животных жиров. Для этого изначально нужно выбирать нежирное мясо и рыбу и дополнительно удалять видимый жир. Снизить содержание жира в продукте можно путем предварительного отваривания и готовки на пару или запекания.
- Введение белковых продуктов (нежирная рыба и птица, нежирные молочные продукты, яичные белки).
- Ограничение простых углеводов (сладости, сахар, варенье, кондитерские изделия), которые в организме откладываются в виде жира.
- Половину калорийности рациона составляют сложные углеводы (овощи, ягоды, фрукты, злаки, сухофрукты). Нужно съедать за день 400-500 г сырых овощей и фруктов, одну порцию каши и 200-300 г цельнозернового хлеба. Все эти продукты являются источниками клетчатки, которая необходима для улучшения моторики кишечника и выведения излишков холестерина .
- Потребление растительных жиров.
- Обильный питьевой режим (2 литра воды в день).
- Ограничение количества желтков до 3-х в неделю.
- Основной метод приготовления блюд — отваривание или приготовление на пару. Полностью исключаются блюда в кляре, приготовленные во фритюре и панировке.











